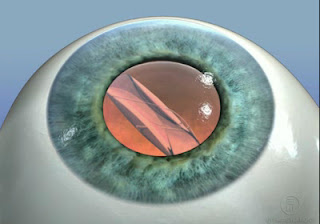
El Queratocono es una patología progresiva, no inflamatoria, en la cual la córnea - primer lente del ojo - (figura 1) adquiere una forma cónica a causa de su adelgazamiento y protrusión (figura 2).
Generalmente es bilateral, pero puede manifestarse de forma unilateral, afectando los dos tercios centrales de la córnea.
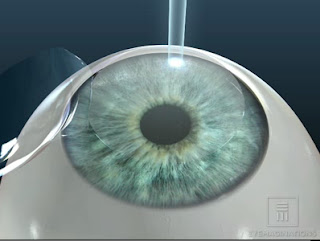
Figura 1
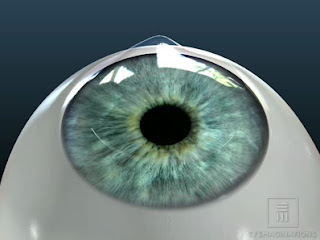
Figura 2
Su inicio ocurre en la pubertad y continúa avanzando por un período de 10 o 20 años y luego se estabiliza. Se presenta en 1 o 2 personas cada 1000 habitantes.
El diagnóstico es posible a través de:
Su sospecha: pacientes que se rascan frecuente y vigorosamente los ojos (figura 3 A y B), picor e irritación ocular y ojo rojo (constante), conjuntivitis primaveral o alérgica, aquellos que viven en zonas de altura, con antecedentes genéticos de queratocono (padre, madre, abuelos), enfermedades del tejido conectivo (por ej.: esclerodermia), Síndrome de Down, microtraumas corneales por lentes de contacto o su uso incorrecto (más de 8 horas, no uso de colirios lubricantes o dormir con éstos) y luego de cirugía refractiva mal indicada.
Figura 3 A
Figura 3 B
Su sintomatología: Se puede presentar con visión borrosa, distorsionada y/o disminución de la visión (figura 4). También intolerancia anormal a la luz (figura 5), deslumbramiento (figura 6), visión doble en un solo ojo y/o irritación ocular.
Figura 4
Figura 5
Figura 6
Figura 7
La exploración oftalmológica: determina si existe visión de contraste y/o agudeza visual disminuída, astigmatismo irregular y signos característicos. Se deben realizar Topografía, Paquimetría y Fondo de ojo.
El Tratamiento depende de su estadio:
Estadio inicial o leve (grado 1): Lentes aéreos (gafas) o lentes de contacto.
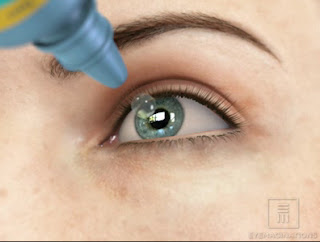
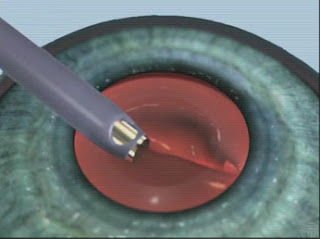
Estadio leve-moderado (grado 2): Entrecruzamiento (Crosslinking) corneal. El mismo se realiza con el fin de endurecer la córnea y evitar su adelgazamiento y progresión a estadios más avanzados.
Estadio moderado (grado 3): Anillos corneales con o sin entrecruzamiento corneal.
Estadio avanzado o severo (grado 4): Transplante corneal lamelar (es decir, de un sector corneal) o total (de espesor completo).
En casos de Queratocono estable y/o ya tratado y evaluando cada paciente en particular se puede realizar una cirugía de lente intraocular fáquico (Artisan) con el propósito de reducir la dependencia a los lentes.
De esta manera el Oftalmólogo Especialista en Córnea y Cirugía Refractiva logra brindar al paciente un abordaje integral del Queratocono.